L’intervento di trapianto lamellare anteriore (cheratoplastica lamellare anteriore) è indicato in tutte quelle malattie della cornea che interessano il tessuto corneale, e nelle quali vi è l’endotelio corneale (lo strato più interno della cornea) sano.
E’ l’intervento di scelta per il cheratocono, le opacità corneali esito di infezioni, traumi non a tutto spessore, degenerazioni corneali che non coinvolgono l’endotelio.
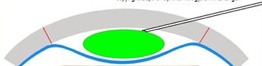
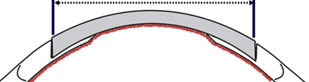
Detto intervento consiste nella sostituzione della gran parte del tessuto della cornea con la sola conservazione dello strato più interno; infatti, l’intervento garantisce una buona qualità visiva quando viene asportato il tessuto corneale in profondità conservando il solo endotelio corneale e la sovrastante membrana di Descemet (intervento chiamato DALK), o vengono lasciate poche decine di microns di tessuto al di sopra della membrana di Descemet ( PD-DALK ) (Fig.1).
Nel caso in cui non si sia ottenuta una separazione del tessuto corneale dalla membrana di Descemet iniettando la bolla d’aria, si deve procedere ad asportare manualmente il tessuto corneale fino a avvicinarsi il più possibile alla membrana di Descemet, e quindi impiantare il lembo del donatore.
L’intervento di cheratoplastica lamellare anteriore può essere eseguito in anestesia locale o generale, ed è da preferire alla cheratoplastica perforante per i seguenti motivi:
- Viene conservato l’endotelio corneale del paziente, con conseguente eliminazione del rischio che si verifichino reazioni di rigetto rivolte contro l’endotelio del donatore, le quali costituiscono la prima e più seria causa di rigetto del trapianto di cornea. In particolare, la chirurgia lamellare è indicata per quei casi che sono a maggior rischio di rigetto, come le opacità della cornea che costituiscano esito di infezioni da herpes, o di ustioni.
- La conservazione dell’endotelio del paziente, che possiede un numero di cellule ed una vitalità superiori all’endotelio della cornea del donatore, garantisce al trapianto una sopravvivenza decisamente più lunga.
- E’ una chirurgia a bulbo chiuso, quindi più sicura. Viene minimizzato il rischio legato al verificarsi di un’emorragia espulsiva, evento non frequente ma molto temibile in caso di cheratoplastica perforante, che viceversa può costituire un’evenienza del tutto irrilevante durante un intervento di cheratoplastica lamellare.
- Vengono escluse le complicanze derivanti dall’assenza della camera anteriore per scarsa tenuta della ferita chirurgica.
- Il minor rischio di rigetto permette di eseguire trapianti più ampi riducendo l’astigmatismo, il quale costituisce una delle cause che possono rendere più lungo il recupero di una qualità visiva ottimale.
L’intervento di cheratoplastica lamellare anteriore può essere eseguito in anestesia generale o in anestesia locale a seconda del caso, delle preferenze del chirurgo e del paziente.
Il decorso post operatorio prevede la permanenza dei punti di sutura di solito per 1 anno.
Il recupero visivo è generalmente progressivo.
La persistenza di astigmatismo elevato può condizionare la qualità della visione almeno fino alla rimozione dei punti, e talvolta richiedere l’esecuzione di procedure per la correzione dell’astigmatismo da eseguire dopo la rimozione dei punti.


 PRECEDENTE
PRECEDENTE